جدول المحتويات:
مقدمة حول متلازمة بهجت
تعتبر متلازمة بهجت، أو داء بهجت، أو مرض طريق الحرير، من الأمراض التي يصعب تحديدها بدقة نظرًا لتشابه أعراضها مع أمراض أخرى عديدة. يمكن أن تشبه أعراضها مرض كرون، والتهاب المفاصل، أو الذئبة الحمراء. قد يستغرق تحديد الإصابة بمتلازمة بهجت عدة أشهر، وذلك بسبب الحاجة إلى إجراء اختبارات متعددة للتأكد من الحالة أو لاستبعاد الأمراض الأخرى المحتملة، حيث لا يوجد اختبار واحد يمكن الاعتماد عليه بشكل كامل لتأكيد الإصابة بهذا المرض.
التعرّف السريري على المرض
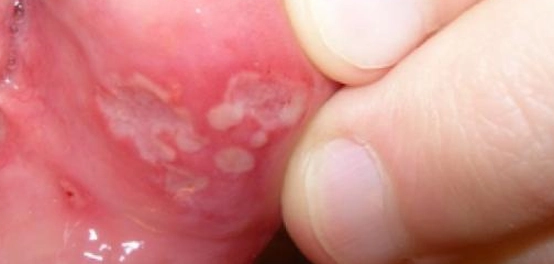
تعتمد المعايير السريرية الدولية التي وضعها مجموعة من الأطباء على ظهور تقرحات فموية متكررة كعامل رئيسي في تشخيص داء بهجت. يجب أن تظهر هذه التقرحات بمعدل لا يقل عن ثلاث مرات سنويًا، سواء كانت قلاعية أو هربسية الشكل. بالإضافة إلى ذلك، يجب أن تكون هناك علامات سريرية أخرى ثابتة، مثل:
- المعاناة من تقرحات الأعضاء التناسلية بشكل متكرر.
- ظهور آفات العين والتهاباتها، مثل التهاب القزحية أو التهاب الأوعية الدموية في الشبكية.
- تطور الآفات الجلدية، والتي غالبًا ما تظهر لدى البالغين الذين لم يستخدموا العلاجات الكورتيكوستيرويدية، وتشمل الحمامي العقدية، أو التهاب الجريبات الكاذب، أو آفات الحطاطة البثرية، أو عقيدات حب الشباب.
- الحصول على نتيجة إيجابية عند إجراء فحص وخز الجلد، والتي يمكن الحصول عليها بعد 24-48 ساعة من الخضوع للفحص.
التحاليل المختبرية والإشعاعية اللازمة
تُجرى عدة اختبارات بهدف التعرّف على متلازمة بهجت. فيما يلي توضيح لأهم هذه الاختبارات:
فحص وخز الجلد
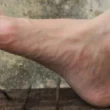
يساعد فحص وخز الجلد ذو النتيجة الإيجابية في دعم التعرّف على الإصابة بمتلازمة بهجت، ولكنه لا يعتبر تشخيصًا نهائيًا بحد ذاته. نسبة المرضى المصابين بمرض بهجت الذين تكون نتيجة اختبار وخز الجلد إيجابية لديهم قليلة نسبيًا. كما أن هناك حالات مرضية أخرى قد تعطي نتيجة إيجابية عند إجراء هذا الفحص، مما يجعله اختبارًا مساعدًا وليس دليلًا قاطعًا على الإصابة بهذه الحالة. يتم إجراء الفحص عن طريق وخز منطقة الساعد بإبرة صغيرة معقمة، ويعتبر تكون نتوء أو بثور حمراء صغيرة في موقع إدخال الإبرة دليلًا على إيجابية النتيجة. يذكر أن الأشخاص المصابين بداء بهجت من منطقة حوض البحر الأبيض المتوسط يظهرون نتائج إيجابية بنسبة أكبر عند إجراء فحص وخز الجلد.
تحاليل الدم
في الواقع، تحاليل الدم لا تؤكد الإصابة بمتلازمة بهجت، ولكن يتم إجراؤها للأسباب التالية:
- استبعاد الإصابة بأمراض أخرى.
- قياس شدة الالتهاب، وذلك من خلال قياس معدل ترسيب كريات الدم الحمراء (بالإنجليزية: Erythrocytes Sedemintation Rate) وبروتين سي التفاعلي (بالإنجليزية: C-Reactive Protein).
- مراقبة تأثيرات الأدوية والتحقق من عدم تسببها بآثار جانبية، وذلك من خلال إجراء اختبار تعداد الدم الكامل (بالإنجليزية: Complete Blood Count)، واختبارات وظائف الكلى (بالإنجليزية: Kidney Function Tests)، واختبارات وظائف الكبد (بالإنجليزية: Liver function tests).
- الكشف عن علامات وراثية معينة يعتقد بأن وجودها مرتبط بالإصابة بمتلازمة بهجت، تحديدًا اختبار العلامة الوراثية (HLA-B51). يعتقد أن الأشخاص الذين يحملون هذه العلامة الوراثية أكثر عرضة للإصابة بمرض بهجت، وعلى الرغم من أن وجودها لا يعني بالضرورة الإصابة بداء بهجت إلا أنها تعد أحد الأدلة الداعمة للإصابة بهذا المرض. ومع ذلك، لا يوصي الخبراء باختبار العلامة الوراثية للأطفال كإجراء تنبؤي لداء بهجت، فكما ذكر سابقًا أن وجودها لا يعني بالضرورة تطور الإصابة بالمرض. وفي حال الاعتقاد بإصابة أحد أفراد العائلة، فيجب زيارة الطبيب وإعلامه بما إذا كان هناك تاريخ عائلي للإصابة بمتلازمة بهجت.
فحوصات إضافية
يلجأ الطبيب إلى إجراء فحوصات أخرى مختلفة وفقًا لحالة المريض للمساعدة في التعرّف على داء بهجت، ومن أبرزها:
- تصوير الصدر بالأشعة السينية (بالإنجليزية: Chest x-ray)، للتحقق من عدم وجود عدوى في الرئتين، خاصة إذا كان المريض يستخدم علاجًا من شأنه التأثير في الجهاز المناعي.
- التنظير الداخلي (بالإنجليزية: Endoscopy) للمعدة أو الأمعاء، إذا كان المريض يعاني من مشاكل في الأمعاء. توفر المراكز المتخصصة تقنية التنظير بالكبسولة (بالإنجليزية: Capsule endoscopy) لفحص الأمعاء الدقيقة عن طريق ابتلاع كاميرا صغيرة بحجم حبة الدواء.
- التصوير المقطعي المحوسب (بالإنجليزية: Computerised tomographic) والتصوير بالرنين المغناطيسي (بالإنجليزية: Magnetic resonance imaging) للحصول على صور أكثر تفصيلاً من تلك المأخوذة باستخدام الأشعة السينية، بهدف الكشف عن أعراض محددة.
نبذة عن متلازمة بهجت
متلازمة بهجت هي مشكلة طويلة الأمد تتمثل في التهاب الأوعية الدموية من جميع الأنواع والأشكال. يعتبر هذا المرض أحد الاضطرابات النادرة التي تصيب الأوعية الدموية وتحد من تدفق الدم فيها، مما يلحق الضرر بالأعضاء والأنسجة الحيوية. قد يطال مرض بهجت الدماغ والنخاع الشوكي ويلحق الضرر بهما.
يتمثل هذا المرض في ظهور ثلاثة أعراض رئيسية: قرحات الفم المتكررة، والقرحات التناسلية، والتهاب عنبية العين (بالإنجليزية: Uveitis). ومن الجدير بالذكر احتمالية مرور المصاب بفترات خالية من الأعراض تعرف بالهدأة (بالإنجليزية: Remission)، ولكن هذا لا يعني الشفاء التام من داء بهجت، فعادة ما تتكرر نوبات الأعراض لاحقًا. اتباع المسار العلاجي الصحيح يساعد على السيطرة على الأعراض التي يعاني منها الشخص وقد يحول دون ظهور أعراض جديدة.
المصادر
- “Behçet’s disease”, www.nhs.uk, 20 November 2019
- Debra Jaliman, MD (September 15, 2018), “Behcet’s Syndrome: What to Know”, www.webmd.com
- “Diagnosis of Behcet’s Disease”, www.behcets.com
- “Behcet’s Disease”, www.hopkinsvasculitis.org
- “Behçet’s syndrome”, www.versusarthritis.org
- Dr Wafa Madanat, “What is Behcets Disease”, www.behcetdiseasesociety.org
- “Behcet’s Disease”, www.vasculitisfoundation.org
- “Behcet Disease”, emedicine.medscape.com