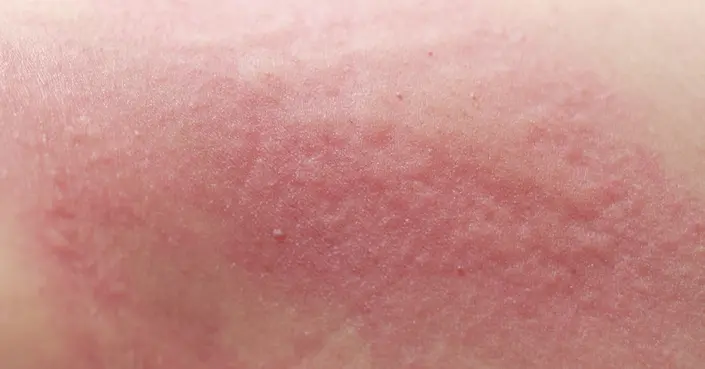
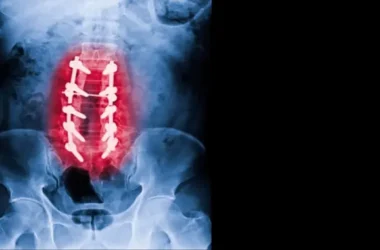
تُعرف الذئبة الحمراء بأنها مرض مناعي ذاتي معقد يؤثر على ملايين الأشخاص حول العالم. يحدث هذا المرض عندما يخطئ جهاز المناعة في التعرف على الأنسجة السليمة في الجسم، ويهاجمها كأنها أجسام غريبة، مما يؤدي إلى التهاب واسع النطاق وتلف في الأعضاء المختلفة.
قد تبدو الذئبة الحمراء غامضة بسبب تنوع أعراضها، والتي تتراوح من آلام المفاصل والإرهاق إلى مشاكل جلدية وكلوية خطيرة. يهدف هذا الدليل الشامل إلى تقديم فهم واضح للذئبة الحمراء، بدءًا من تعريفها وأنواعها وصولًا إلى أسبابها وأعراضها، وكيفية تشخيصها وخيارات العلاج المتاحة. استعد لتغطية كافة التفاصيل التي تساعدك على فهم هذا المرض والتعايش معه بفعالية.
- ما هي الذئبة الحمراء؟
- أنواع الذئبة الحمراء
- أسباب الذئبة الحمراء وعوامل الخطر
- أعراض الذئبة الحمراء: علامات متنوعة
- تشخيص الذئبة الحمراء
- علاج الذئبة الحمراء: خيارات متعددة
- أسئلة شائعة حول الذئبة الحمراء
- الخلاصة: التعايش مع الذئبة الحمراء
ما هي الذئبة الحمراء؟
الذئبة الحمراء هي مرض مناعي ذاتي مزمن، ينشأ عندما يهاجم جهاز المناعة في الجسم أنسجته وأعضاءه السليمة عن طريق الخطأ. يعتبر هذا الهجوم المناعي بمثابة رد فعل دفاعي مبالغ فيه، حيث يفسر الجسم خلاياه السليمة على أنها تهديدات خارجية، مما يؤدي إلى التهاب وتلف في مختلف أنحاء الجسم.
تؤثر الذئبة الحمراء على العديد من الأجهزة والأعضاء، وتشمل:
- الجلد، مما يسبب طفحًا جلديًا.
- المفاصل، مؤدية إلى الألم والتورم.
- الدم والأوعية الدموية.
- الكلى، مع إمكانية حدوث تلف خطير.
- الدماغ والجهاز العصبي.
- القلب والرئة، مسببة التهابات في الأغشية المحيطة بهما.
نظرًا لتأثيرها الواسع، تُعرف الذئبة الحمراء بكونها “المرض ذو الألف وجه”، حيث تختلف أعراضها وشدتها من شخص لآخر.
أنواع الذئبة الحمراء
يمكن تصنيف الذئبة الحمراء إلى عدة أنواع رئيسية، يختلف كل منها في الأعضاء التي تتأثر بها وفي مدى شدة المرض. فهم هذه الأنواع يساعد في تحديد العلاج الأنسب والتعامل مع الحالة بفعالية.
الذئبة الحمامية الجهازية (Systemic Lupus Erythematosus – SLE)
تُعد الذئبة الحمامية الجهازية النوع الأكثر شيوعًا والأخطر من الذئبة، حيث تشكل حوالي 70% من الحالات. يؤثر هذا النوع على أعضاء متعددة في الجسم، مثل المفاصل، الكلى، الجلد، القلب، الرئتين، والجهاز العصبي، مما يسبب التهابات واسعة النطاق.
الذئبة الحمامية الجلدية (Discoid Lupus Erythematosus)
يقتصر تأثير هذا النوع بشكل أساسي على الجلد، مسببًا طفحًا جلديًا أحمر اللون ومتقشرًا، وغالبًا ما يترك ندوبًا أو تصبغات دائمة. قد تظهر هذه الآفات على الوجه وفروة الرأس وأجزاء أخرى من الجسم المعرضة للشمس.
الذئبة الحمامية الوليدية (Neonatal Lupus)
تعتبر الذئبة الوليدية نادرة الحدوث، وتصيب الأطفال حديثي الولادة إذا كانت الأم مصابة ببعض أنواع الأجسام المضادة المناعية التي تنتقل إلى الجنين عبر المشيمة. عادة ما تكون الأعراض مؤقتة وتختفي في غضون أشهر بعد ولادة الطفل، وتشمل مشاكل جلدية أو قلبية.
الذئبة الناجمة عن الأدوية (Drug-induced Lupus)
ينتج هذا النوع من الذئبة عن رد فعل مناعي لبعض الأدوية، مثل دواء الهيدرالازين (Hydralazine) المستخدم لعلاج ارتفاع ضغط الدم، وبعض أدوية القلب الأخرى. تتشابه أعراض هذا النوع مع الذئبة الجهازية، ولكنها عادةً ما تكون أخف وتختفي بمجرد التوقف عن تناول الدواء المسبب لها.
أسباب الذئبة الحمراء وعوامل الخطر
لا يوجد سبب واحد ومحدد للإصابة بالذئبة الحمراء؛ بل يُعتقد أنها نتيجة لتفاعل معقد بين العوامل الوراثية والبيئية. إليك أبرز العوامل التي قد تزيد من خطر الإصابة:
- العوامل الوراثية: تشير الأبحاث إلى أن بعض الطفرات الجينية قد تزيد من قابلية الشخص للإصابة بالذئبة. يرتفع خطر الإصابة إذا كان أحد أفراد العائلة المقربين مصابًا بالمرض.
- الهرمونات: تعتبر الهرمونات الأنثوية، وخاصة الإستروجين، عاملًا محفزًا محتملًا، وهذا يفسر سبب إصابة النساء بالذئبة الحمراء أكثر من الرجال بكثير.
- العدوى: قد تلعب بعض أنواع العدوى، مثل فيروس إبشتاين-بار أو الفيروس المضخم للخلايا، دورًا في تحفيز ظهور الذئبة لدى الأشخاص الذين لديهم استعداد وراثي. ومع ذلك، لا تزال هذه النتائج بحاجة إلى مزيد من البحث.
- أشعة الشمس: التعرض المباشر لأشعة الشمس فوق البنفسجية يمكن أن يؤدي إلى تفاقم الأعراض الجلدية للذئبة، وفي بعض الحالات قد يحفز نوبات المرض لدى الأشخاص المعرضين له.
- الجنس والعمر: تُشخص الذئبة الحمراء لدى النساء تسع مرات أكثر من الرجال، وغالبًا ما تظهر الأعراض بين سن 15 و 44 عامًا.
- عوامل أخرى: التدخين والتوتر النفسي الشديد يمكن أن يؤثرا على جهاز المناعة ويُعتقد أنهما قد يزيدان من خطر الإصابة أو تفاقم أعراض الذئبة.
أعراض الذئبة الحمراء: علامات متنوعة
تتميز أعراض الذئبة الحمراء بتنوعها وشدتها من شخص لآخر، وقد تظهر بشكل مفاجئ أو تتطور ببطء. فيما يلي أبرز الأعراض الشائعة التي يجب الانتباه إليها:
- الطفح الجلدي: يظهر غالبًا طفح جلدي على شكل “فراشة” يغطي الخدين والأنف، وهو أحد العلامات المميزة للذئبة. قد تظهر أيضًا طفحات جلدية في مناطق أخرى من الجسم المعرضة للشمس.
- ظاهرة رينو: وهي تغير لون أصابع اليدين والقدمين إلى الأزرق أو الأبيض عند التعرض للبرد أو الضغط النفسي.
- آلام المفاصل: ألم وتورم وتيبس في المفاصل، خاصة في اليدين والرسغين والركبتين، وهو من الأعراض المبكرة والشائعة.
- الإرهاق الشديد: تعب مزمن لا يتحسن بالراحة، ويؤثر بشكل كبير على نوعية الحياة.
- الحمى: ارتفاع في درجة حرارة الجسم دون سبب واضح.
- مشاكل الفم والعينين: جفاف في الفم والعينين، وتقرحات في الفم غالبًا ما تكون غير مؤلمة.
- تساقط الشعر: قد يحدث تساقط غير طبيعي للشعر، أو يصبح هشًا وضعيفًا.
- ألم الصدر وضيق التنفس: ناتج عن التهاب الغشاء المحيط بالقلب (التامور) أو الرئتين (الجنبة).
- مشاكل الجهاز العصبي: الصداع، الارتباك، مشاكل في الذاكرة، وفي بعض الحالات النادرة قد تحدث نوبات صرع أو سكتات دماغية.
- مشاكل الدم: فقر الدم، أو نقص في عدد خلايا الدم البيضاء أو الصفائح الدموية.
- حساسية الضوء: زيادة حساسية الجلد لأشعة الشمس، مما يسبب طفحًا جلديًا أو تفاقمًا للأعراض.
إذا كنت تعاني من مجموعة من هذه الأعراض، فمن الضروري استشارة الطبيب لإجراء الفحوصات اللازمة.
تشخيص الذئبة الحمراء
يمكن أن يكون تشخيص الذئبة الحمراء تحديًا بسبب تنوع أعراضها التي تحاكي أمراضًا أخرى. يعتمد التشخيص عادة على مجموعة من الفحوصات الجسدية، والتاريخ الطبي، والاختبارات المخبرية، والتصويرية.
- الفحص البدني والتاريخ الطبي: سيقوم الطبيب بتقييم الأعراض الظاهرة لديك، وسيطرح أسئلة مفصلة حول تاريخك الصحي وتاريخ عائلتك المرضي لتحديد أي عوامل خطر محتملة.
- فحوصات الدم المخبرية:
- تعداد الدم الكامل (CBC): يكشف عن فقر الدم أو نقص في خلايا الدم البيضاء أو الصفائح الدموية.
- تحاليل وظائف الكلى والكبد: لتقييم مدى تأثر هذه الأعضاء بالمرض.
- معدل ترسب كرات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP): يشيران إلى وجود التهاب عام في الجسم.
- فحص الأجسام المضادة للنواة (ANA): يعتبر هذا الفحص إيجابيًا لدى غالبية مرضى الذئبة الحمراء، ولكنه ليس محددًا للذئبة فقط، وقد يكون إيجابيًا في أمراض مناعية أخرى أو حتى لدى بعض الأصحاء.
- فحوصات الأجسام المضادة المحددة: مثل مضادات dsDNA ومضادات Sm، وهي أكثر تحديدًا للذئبة الحمراء وتساعد في تأكيد التشخيص.
- الفحوصات التصويرية:
- الأشعة السينية للصدر: للكشف عن أي التهاب في الرئتين.
- تخطيط صدى القلب (Echocardiogram): لتقييم صحة القلب والكشف عن التهاب التامور أو مشاكل الصمامات.
- الخزعة: قد تؤخذ خزعة من الكلى أو الجلد في بعض الحالات لتحديد مدى تأثر الأنسجة بالمرض وتوجيه العلاج.
علاج الذئبة الحمراء: خيارات متعددة
لا يوجد علاج شافٍ للذئبة الحمراء، لكن العلاج يهدف إلى التحكم في الأعراض، وتقليل الالتهاب، ومنع تفاقم المرض وتلف الأعضاء. يختلف العلاج باختلاف شدة الأعراض، والأعضاء المصابة، والعمر، والاستجابة الفردية للعلاج.
- مضادات الالتهاب اللاستيرويدية (NSAIDs): تستخدم لتخفيف الألم والتورم في المفاصل والعضلات، وعادة ما تكون مناسبة للحالات الخفيفة.
- الستيرويدات القشرية (Corticosteroids): مثل البريدنيزون، تعمل على قمع جهاز المناعة وتقليل الالتهاب بشكل فعال. تستخدم لعلاج الطفح الجلدي والتهابات الأعضاء المتوسطة والشديدة.
- الأدوية المضادة للملاريا: مثل الهيدروكسي كلوروكوين، تساعد في السيطرة على أعراض الذئبة الخفيفة إلى المتوسطة، مثل الطفح الجلدي، آلام المفاصل، والتعب، كما يمكن أن تقلل من تفاقم المرض.
- مثبطات المناعة: تستخدم في الحالات الشديدة، خاصة عندما تكون الأعضاء الحيوية مثل الكلى أو الدماغ متأثرة. تعمل هذه الأدوية على قمع نشاط الجهاز المناعي لمنعه من مهاجمة أنسجة الجسم.
- الأدوية البيولوجية: هي أحدث فئة من العلاجات وتستهدف مكونات محددة من الجهاز المناعي. تستخدم في الحالات التي لا تستجيب للعلاجات التقليدية.
الالتزام بالخطة العلاجية التي يحددها الطبيب أمر بالغ الأهمية للتحكم في المرض وتقليل مخاطر المضاعفات. يمكن أن تشمل خطة العلاج أيضًا تغييرات في نمط الحياة، مثل تجنب أشعة الشمس المباشرة، وتناول نظام غذائي صحي، وممارسة الرياضة بانتظام.
أسئلة شائعة حول الذئبة الحمراء
هل تسبب الذئبة الحمراء مشاكل في العظام؟
نعم، يمكن للذئبة الحمراء أن تزيد من خطر الإصابة بهشاشة العظام، مما يجعل العظام أكثر عرضة للكسور. كما أن استخدام الستيرويدات القشرية على المدى الطويل كجزء من العلاج يمكن أن يسهم أيضًا في ضعف العظام. لذلك، يُنصح بمتابعة صحة العظام بشكل دوري.
هل يمكن الشفاء التام من الذئبة الحمراء؟
الذئبة الحمراء هي مرض مزمن ولا يوجد علاج شافٍ لها حاليًا. ومع ذلك، يمكن لمعظم المصابين بها أن يعيشوا حياة طبيعية ومليئة من خلال الالتزام بالعلاج، والمتابعة المنتظمة مع الطبيب، وتبني نمط حياة صحي. الهدف من العلاج هو السيطرة على الأعراض ومنع المضاعفات.
هل الذئبة الحمراء مرض مميت؟
الذئبة الحمراء ليست مرضًا مميتًا بحد ذاته إذا تم تشخيصه وعلاجه بشكل صحيح. ومع ذلك، قد تؤدي إهمال العلاج أو عدم الاستجابة له إلى مضاعفات خطيرة قد تهدد الحياة، مثل تلف الكلى الشديد، أمراض القلب، السكتات الدماغية، أو النخر العظمي. المتابعة الطبية الجيدة تقلل بشكل كبير من هذه المخاطر.
الخلاصة: التعايش مع الذئبة الحمراء
الذئبة الحمراء هي مرض مناعي ذاتي معقد يؤثر على أجزاء متعددة من الجسم، وتختلف أعراضه وأنواعه من شخص لآخر. على الرغم من أنه مرض مزمن ولا يوجد علاج شافٍ له، إلا أن الفهم الجيد للمرض والتشخيص المبكر والالتزام بالخطة العلاجية يمكن أن يساعد المصابين به على التحكم في الأعراض والعيش حياة طبيعية وذات جودة عالية.
المتابعة الطبية المنتظمة، وتبني نمط حياة صحي، والدعم النفسي هي ركائز أساسية للتعايش الفعال مع الذئبة الحمراء وتقليل مخاطر المضاعفات. تذكر دائمًا أنك لست وحدك في هذه الرحلة، وأن هناك العديد من الموارد المتاحة لمساعدتك.