إدارة مرض السكري تتطلب يقظة ومراقبة مستمرة لمستويات السكر في الدم، خاصةً عند الاعتماد على حقن الأنسولين المتعددة يوميًا. لحسن الحظ، تطورت التكنولوجيا لتقديم حلول أكثر فعالية وراحة لمرضى السكري، ومن أبرز هذه الحلول مضخة الأنسولين.
هذا الدليل الشامل سيأخذك في رحلة لاستكشاف كل ما تحتاج معرفته عن مضخة الأنسولين: ما هي، كيف تعمل، أنواعها المختلفة، الفوائد التي تقدمها، بالإضافة إلى التحديات المحتملة لاستخدامها. استعد لتفهم كيف يمكن لهذا الجهاز أن يُحدث فرقًا في إدارة مرض السكري.
- ما هي مضخة الأنسولين؟
- كيف تعمل مضخة الأنسولين؟
- أنواع مضخات الأنسولين
- فوائد استخدام مضخة الأنسولين
- سلبيات وتحديات استخدام مضخة الأنسولين
ما هي مضخة الأنسولين؟
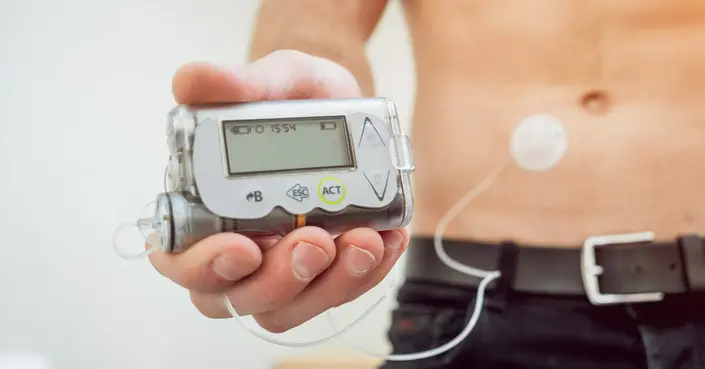
مضخة الأنسولين هي جهاز إلكتروني صغير، غالبًا ما يكون بحجم الهاتف المحمول، صُمم خصيصًا للأشخاص المصابين بمرض السكري. تُستخدم هذه المضخة لتزويد الجسم بكميات دقيقة ومستمرة من الأنسولين على مدار اليوم، مما يساعد في تلبية احتياجات الجسم وتثبيت مستويات السكر في الدم.
إنها تحاكي وظيفة البنكرياس الصحي جزئيًا، حيث تُسلم الأنسولين بطريقتين رئيسيتين: جرعات أساسية ثابتة (Basal) وجرعات بلعة عند الوجبات (Bolus) أو لتصحيح مستويات السكر المرتفعة.
كيف تعمل مضخة الأنسولين؟
تتكون مضخة الأنسولين من عدة أجزاء رئيسية تعمل معًا بانسجام. يتم توصيل المضخة بالجسم، عادةً في مناطق مثل البطن أو الأرداف أو الفخذين، عبر مجموعة تسريب (infusion set) تتضمن أنبوبًا بلاستيكيًا رفيعًا وإبرة صغيرة أو كانيولا مرنة توضع تحت الجلد.
يتم ضخ الأنسولين من خزان داخل المضخة عبر هذا الأنبوب إلى الجسم بشكل مستمر طوال اليوم بجرعات صغيرة جدًا ومبرمجة مسبقًا. علاوة على ذلك، يُمكن للمستخدم برمجة جرعات إضافية من الأنسولين (جرعات البلعة) قبل الوجبات أو عند الحاجة لتصحيح ارتفاع السكر، بناءً على نسبة السكر في الدم وكمية الكربوهيدرات في الطعام.
من الضروري تغيير موقع مجموعة التسريب كل عدة أيام لمنع تهيج الجلد أو تكون تقرحات. عدم القيام بذلك بانتظام قد يؤدي إلى مشاكل جلدية وقد يؤثر على امتصاص الأنسولين.
أنواع مضخات الأنسولين
تنقسم مضخات الأنسولين بشكل رئيسي إلى نوعين، يختلفان في طريقة التوصيل والتحكم:
المضخة التقليدية (السلكية)
يتم توصيل هذا النوع من المضخات بالجسم عبر أنبوب رفيع (سلك) يمتد من المضخة الرئيسية إلى مجموعة التسريب المثبتة على الجلد. غالبًا ما تكون المضخة نفسها جهازًا محمولًا يُمكن حمله في الجيب أو تثبيته على الحزام. يتم التحكم في جرعات الأنسولين وبرمجتها مباشرة من الجهاز.
مضخة الرقعة (اللاسلكية)
تُعد مضخة الرقعة خيارًا لاسلكيًا يُلصق مباشرة على الجلد، ولا تحتاج إلى أنابيب خارجية. يتم التحكم فيها وبرمجتها عن بُعد باستخدام جهاز تحكم منفصل يُعرف باسم “المتحكم الشخصي” (Personal Diabetes Manager – PDM). هذا النوع يوفر مرونة أكبر من حيث مكان الارتداء ويُقلل من عوائق الأسلاك.
فوائد استخدام مضخة الأنسولين
تقدم مضخة الأنسولين العديد من المزايا التي يمكن أن تحسن بشكل كبير من إدارة مرض السكري وجودة حياة المستخدمين:
- تحسين التحكم في سكر الدم: تساهم المضخة في خفض مستوى السكر التراكمي (HbA1c) وتساعد في الحفاظ على مستويات سكر الدم ضمن النطاق الطبيعي بدقة وأمان أكبر من الحقن اليومية المتعددة.
- مرونة في نمط الحياة: تتيح المضخة للمستخدمين تناول الطعام في أوقات مختلفة وبكميات تتناسب مع احتياجاتهم، حيث يمكن ضبط جرعات الأنسولين بسهولة قبل كل وجبة.
- تقليل عدد الحقن: تُقلل بشكل كبير من الحاجة للحقن اليومية المتكررة، مما يوفر راحة أكبر ويُقلل من الألم والانزعاج المرتبط بالحقن.
- جرعات أنسولين دقيقة: توفر دقة عالية في جرعات الأنسولين، مما يسمح بتعديلات صغيرة جدًا لا يمكن تحقيقها بالحقن التقليدية، وهذا يُقلل من خطر ارتفاع أو انخفاض السكر.
- التعامل مع ظاهرة الفجر: تُساعد في إدارة ظاهرة الفجر، وهي ارتفاع طبيعي في مستوى السكر في الدم يحدث في ساعات الصباح الباكر، من خلال تعديل الجرعات الأساسية ليلاً.
سلبيات وتحديات استخدام مضخة الأنسولين
على الرغم من فوائدها العديدة، فإن استخدام مضخة الأنسولين يأتي مع بعض التحديات والسلبيات التي يجب أخذها في الاعتبار:
- الحاجة للمراقبة المستمرة: تتطلب المضخة إدخال معلومات يومية لحساب جرعات الأنسولين بعد كل وجبة، مما يعني ضرورة فحص نسبة السكر في الدم عدة مرات يوميًا لضمان الدقة وتعديل الجرعات عند الحاجة.
- الارتداء المستمر: يجب ارتداء المضخة وحملها معظم الوقت، مما قد يسبب إزعاجًا لبعض الأشخاص أو قد يُعيق بعض الأنشطة.
- زيادة خطر الحماض الكيتوني السكري: يرتفع خطر الإصابة بالحماض الكيتوني السكري (Diabetic Ketoacidosis – DKA) في حالات معينة، مثل تعطل المضخة، تلف الأنسولين بسبب الحرارة، تسرب الأنسولين من الأنبوب، أو فراغ خزان الأنسولين.
- تكوين الأنسجة الندبية: قد تتراكم الأنسجة الندبية حول موقع إدخال مجموعة التسريب مع مرور الوقت، مما قد يُلاحظ ككتل صلبة صغيرة تحت الجلد عند إزالة المجموعة.
- التهيج الجلدي والحساسية: قد تُسبب المضخة أو لاصق مجموعة التسريب تهيجًا جلديًا أو رد فعل تحسسيًا لبعض المستخدمين، مما يستدعي تغيير نوع اللاصق أو التوقف عن استخدام المضخة في حالات نادرة.
تُعد مضخة الأنسولين أداة قوية وفعالة في إدارة مرض السكري، حيث توفر دقة ومرونة لم تُعرف من قبل. بينما تقدم فوائد جمة من حيث التحكم في سكر الدم وتحسين جودة الحياة، فإنها تتطلب التزامًا ومعرفة شاملة من المستخدم.
فهم آلية عملها، أنواعها، فوائدها، وتحدياتها يُمكن أن يُمكن مرضى السكري من اتخاذ قرار مستنير حول ما إذا كانت هذه التقنية مناسبة لهم. دائمًا ما يُنصح بالتشاور مع فريق الرعاية الصحية لتحديد أفضل خطة علاجية فردية.